加齢黄斑変性ってどのような病気?
 主に加齢を原因として、黄斑に変性を起こす病気です。
主に加齢を原因として、黄斑に変性を起こす病気です。
視野のゆがみ、中心暗点、視力低下、コントラスト低下といった症状をきたし、見え方が低下します。現在、加齢黄斑変性は、国内の視覚障害者手帳交付の原因疾患において第4位にある病気です。すでに欧米先進国では成人(特に50歳以上)の中途失明の主要原因疾患になっており、生活習慣の欧米化が進む日本でも、加齢黄斑変性の患者数は増加傾向にあります。
視覚障害者の原因の第4位に
加齢黄斑変性を主とした黄斑変性症です
■視覚障害者手帳交付の原因疾患
| 第1位 | 緑内障 |
|---|---|
| 第2位 | 網膜色素変性 |
| 第3位 | 糖尿病網膜症 |
| 第4位 | 黄斑変性症 |
| 第5位 | 脈絡網膜萎縮 |
※Morizane, Y. et al.:Jpn J Ophthalmol 63(1):26, 2019
セルフチェックしてみましょう
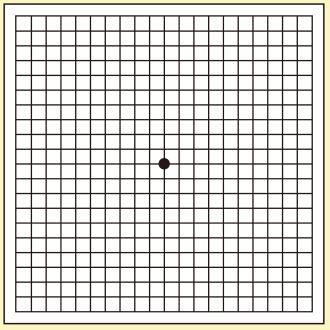
加齢黄斑変性は、早期治療によって進行を食い止めることが重要になります。「アムスラーチャート」(下図)というシートによって、セルフチェックが可能です。 下図をそのままモニターで見ながらセルフチェックを行っていただけます。左右の目でシートを見るだけの簡単なチェックですが、眼科でも実施される正式なものです。50歳以降に発症率が高くなるため、40代後半からの定期的(半年に1回)なセルフチェックをおすすめします。
確認して頂く時の3つの注意点
- アムスラーチャートを、目から30センチほど離します。
- 老眼鏡はかけたままにしてください。
- 片目を隠し、反対側の目でシートの中心にある黒い点を見ます。
- さっきとは違う側の目を隠し、反対側の目でシートの中心にある黒い点を見ます。
ご自身でどのように見えたか確認しましょう。
1. 線がぼやけて薄暗く見える
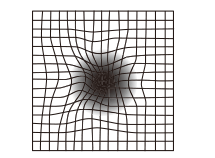
2. 中心がゆがんで見える
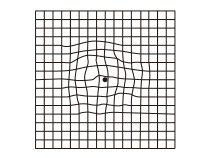
3. 部分的に欠けて見える
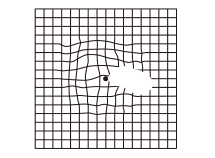
上記の「1」~「3」のように見えたとき、以前に比べて見え方が低下したときには、お早目に当院にご相談ください。この検査は眼科でも行われています。
加齢黄斑変性の原因
加齢の他、紫外線、肥満、遺伝、喫煙習慣、食習慣の欧米化などが原因になっていると言われています。加齢黄斑変性は、アメリカをはじめとする欧米先進国においては、従来より中途失明の主要な原因になっている病気です。近年、日本においても、高齢化、生活習慣の欧米化などによって、患者数が増加傾向にあります。
眼の構造と働きについて
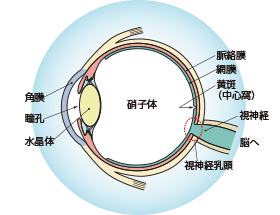 私たちが物を見る、つまり外から眼に光が入ったとき、その情報は角膜→瞳孔→水晶体→硝子体と通過していき、最後に網膜に像が結ばれます。そこから視神経を介して情報が脳に伝わり、私たちは「見た」と感じます。 眼は、よくフィルムカメラに例えられます。水晶体がレンズにあたり、網膜はフィルムにあたるという関係ですね。
私たちが物を見る、つまり外から眼に光が入ったとき、その情報は角膜→瞳孔→水晶体→硝子体と通過していき、最後に網膜に像が結ばれます。そこから視神経を介して情報が脳に伝わり、私たちは「見た」と感じます。 眼は、よくフィルムカメラに例えられます。水晶体がレンズにあたり、網膜はフィルムにあたるという関係ですね。
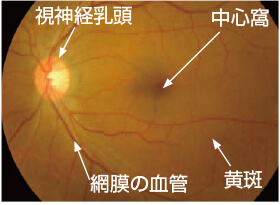
黄斑・中心窩について
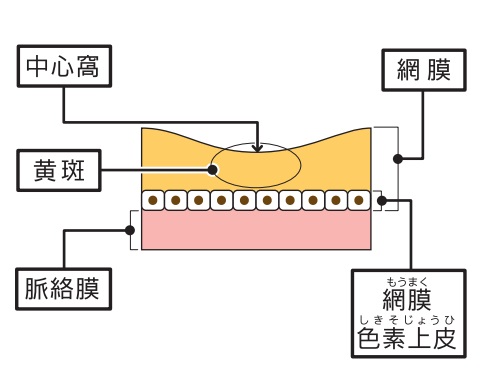 黄斑とは、網膜の中心部にあり、視力ともっとも深いかかわりを持っています。物を見たときのその物の大きさや形、奥行きなど、視覚情報の大半が、黄斑で認識されています。ここで障害が起こると、当然ながら視力の低下が引き起こされます。 黄斑のさらに中心には、「中心窩」があります。こちらはさらに重要な部分であり、障害されたときにはより大幅な視力低下を招きます。
黄斑とは、網膜の中心部にあり、視力ともっとも深いかかわりを持っています。物を見たときのその物の大きさや形、奥行きなど、視覚情報の大半が、黄斑で認識されています。ここで障害が起こると、当然ながら視力の低下が引き起こされます。 黄斑のさらに中心には、「中心窩」があります。こちらはさらに重要な部分であり、障害されたときにはより大幅な視力低下を招きます。
眼底の正面図(正常な眼)
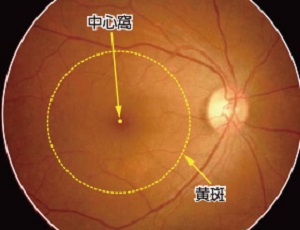 黄斑の範囲については、厚生労働省の網膜脈絡膜・視神経萎縮症研究班による『加齢黄斑変性の分類と診断基準』に準拠しています。
黄斑の範囲については、厚生労働省の網膜脈絡膜・視神経萎縮症研究班による『加齢黄斑変性の分類と診断基準』に準拠しています。
写真提供:日本大学 湯澤 美都子先生
加齢黄斑変性の種類
滲出型
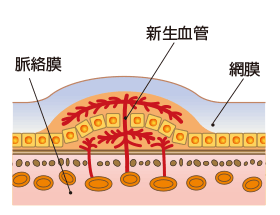 脈絡膜から「脈絡膜新生血管」という異常な血管が生じることで起こる黄斑変性です。新生血管は正常な血管より脆く、出血や血液成分の漏れ出しが起こりやすく、黄斑部の腫れの原因となります。黄斑部が腫れると、ものを見る機能が障害され、急激に視力が低下します。
脈絡膜から「脈絡膜新生血管」という異常な血管が生じることで起こる黄斑変性です。新生血管は正常な血管より脆く、出血や血液成分の漏れ出しが起こりやすく、黄斑部の腫れの原因となります。黄斑部が腫れると、ものを見る機能が障害され、急激に視力が低下します。
萎縮型
加齢によって網膜の細胞が変性を起こし、老廃物の蓄積・栄養不足になることで、網膜の細胞が萎縮するタイプです。
滲出型よりも症状の進行は緩やかですが、萎縮型から滲出型へと移行し、やはり急激な視力低下を起こすことがあります。
加齢黄斑変性の症状
(自覚症状)・見え方について
変視症

見たい部分がゆがんで見えます。
中心暗点

見たい部分が黒くなって見えます。
コントラスト感度低下

見たい部分が不鮮明に見えます。
視力低下
見たい部分がぼやけて見えます。
加齢黄斑変性の検査
加齢黄斑変性が疑われる場合には、以下のような検査を行います。
アムスラー検査
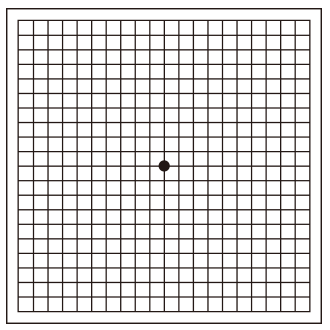
「アムスラ―チャート」と呼ばれる格子状の図を見ながら、歪み、コントラスト、中心暗点の程度を調べる検査です。
眼底検査
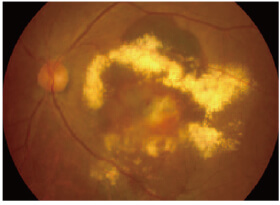
眼底に細い光を当て、網膜の状態を観察する検査です。
滲出型の場合は、出血や網膜のむくみなどが認められます。
正常な眼の眼底写真
滲出型加齢黄斑変性の眼底写真
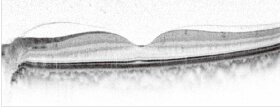
網膜断層検査(光干渉断層計)
光干渉断層計によって、眼底組織の断面の状態を調べる検査です。
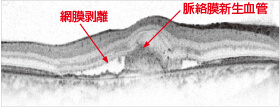
滲出型の場合は、網膜剥離、網膜のむくみ、新生血管などが認められます。
正常な眼の横班像
滲出型加齢黄斑変性の黄斑像
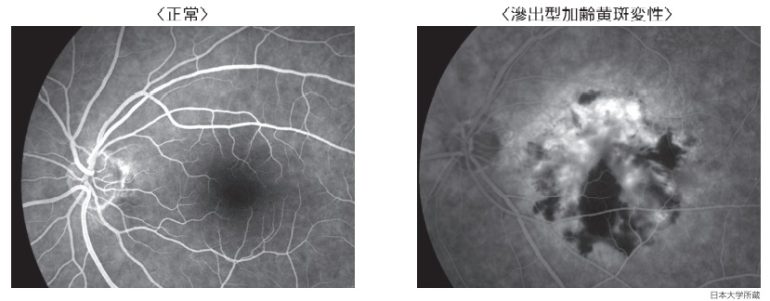
蛍光眼底造影
蛍光色素を含む造影剤を腕の静脈から注射し、眼底カメラで眼底を観察します。
新生血管の有無、新生血管からの出血の位置などを調べることができます。
光干渉断層血管撮影検査(OCTA)
造影剤を使用せずに、網膜、脈絡膜などの血管を鮮明に画像化し、観察します。
網膜・脈絡膜の層別に表示することもでき、より詳細な情報の把握が可能です。
FAF(自発蛍光撮影)
眼底の網膜、視神経を詳細に観察することのできる検査です。加齢黄斑変性の早期発見に非常に有効な検査です。光干渉断層血管撮影検査(OCTA)と同様に、造影剤は不要です。
加齢黄斑変性は治る?
治療方法について
現在、残念ながら「萎縮型加齢黄斑変性」に対する有効な治療法は見つかっていません。 脈絡膜新生血管を伴う「滲出型加齢黄斑変性」については、薬・サプリメントの内服や抗VEGF薬治療(硝子体内注射)による薬物療法、光線力学的療法や抗血管新生療法によるレーザー・手術療法が可能です。
治療
・抗VEGF薬治療(硝子体内注射)
・光線力学的療法(PDT: photodynamic therapy)
・抗血管新生療法
抗VEGF薬治療(硝子体内注射)とはどのような治療?
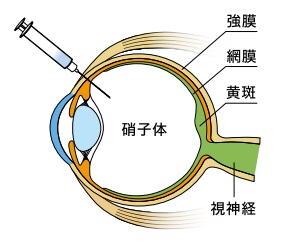 抗VEGF薬治療は、「導入期」と「維持期」に分けられます。 また治療期間は一貫して、月に1度の検査が必要になります。視力検査と眼底検査、必要に応じて光干渉断層撮影等を実施します。
抗VEGF薬治療は、「導入期」と「維持期」に分けられます。 また治療期間は一貫して、月に1度の検査が必要になります。視力検査と眼底検査、必要に応じて光干渉断層撮影等を実施します。
導入期
まず月に1回、抗VEGF治療薬を白目部分から硝子体へと注射します。これを3回、3ヵ月にわたって継続します。
維持期
1ヵ月に1回、眼の状態を観察・検査しながら、必要に応じて抗VEGF治療薬を同様に注射します。
「VEGF(血管内皮増殖因子)」は、血管からの血液や
その成分の漏出、新生血管の増殖の原因となっている分子です。抗VEGF治療薬の注射によって、VEGFの働きを抑制することができます。
抗VEGF薬治療(硝子体内注射)の眼内注射をおこなう前後の注意点
 抗VEGF治療薬を行う前の3日間、行ったあとの3日間は、感染予防のために抗菌点眼薬を患者様ご自身で点眼していただく必要があります。
抗VEGF治療薬を行う前の3日間、行ったあとの3日間は、感染予防のために抗菌点眼薬を患者様ご自身で点眼していただく必要があります。
注射の際には改めて消毒を行いますが、感染リスクをできる限りゼロに近づけるめ、必ず医師の指示通りに点眼を行ってください。
治療スケジュールについて
治療開始から1ヵ月ごとに計3回の検査・注射を行うのが、「導入期」です。その後の「維持期」には、検査を継続しながら、必要に応じて注射を行っていきます。3回注射後に再発を認めた場合に注射する「随時投与(PRN法)」と、患者様ごとに適した間隔で注射する「Treat and Extend法」があります。なお当院では、ルセンティス、アイリーア、ベオビュといった複数の抗VEGF薬から、患者様お一人お一人に合ったものを選択・使用します。
|
検査 |
注射 |
|
|
|---|---|---|---|
| 治療開始 | ○ | ○ |
月1回継続して 3ヶ月間注射します |
| 1ヶ月後 | ○ | ○ | |
| 2ヶ月後 | ○ | ○ | |
| 3ヶ月後~12ヶ月後 | △ | △ | 定期的に検査を行います。 必要に応じて治療を行います。 |
予防
サプリメントの内服
 アメリカで行われた二つの大規模研究(※)によって、ビタミンC、ビタミンE、亜鉛、銅、ルテイン、ゼアキサンチンの組み合わせたサプリメントの内服によって、加齢黄斑変性の発症リスクを下げられることが分かっています。加齢黄斑変性とメカニズムが似ている、中心性漿液性網脈絡膜症の予防にも効果が期待できます。
アメリカで行われた二つの大規模研究(※)によって、ビタミンC、ビタミンE、亜鉛、銅、ルテイン、ゼアキサンチンの組み合わせたサプリメントの内服によって、加齢黄斑変性の発症リスクを下げられることが分かっています。加齢黄斑変性とメカニズムが似ている、中心性漿液性網脈絡膜症の予防にも効果が期待できます。
※2001年発表の「AREDS (Age Related Eye Disease Study)(1)」、および2013年発表の「AREDS2(2)」